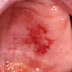
PERGUNTAS MAIS FREQUENTES
- HEMATOMA TRAUMÁTICO
Por quanto tempo o hematoma traumático permanece?
R: A lesão tem cura por
conta própria em um período de 4 a 6 dias.
REFERÊNCIAS
NEVILLE, Brad W et al. Patologia oral e maxilofacial. Ed 3. Rio de Janeiro: Elsevier, 2009. p. 540-559
- GRANULOMATOSE OROFACIAL
1O
que é?
É uma condição caracterizada pela
aumento dos tecidos moles da boca, causado por células inflamatórios.
Quais
são as causas?
É causada por infecções de
microbactérias e pode haver predisposição genética (herança genética)
3Como
pode ser diagnosticada?
O diagnóstico pode ser feito por biópsia
de tecido.
4Como
pode ser tratada?
Utiliza-se de antígenos para o
tratamento da doença.
REFERÊNCIAS
NEVILLE, Brad W et al. Patologia oral e maxilofacial. Ed 3. Rio de Janeiro: Elsevier, 2009. p. 540-559
- PAPILOMA ESCAMOSO
·
Quais
são os tipos de HPV mais comuns em papilomas? eles podem ser malignos?
Os
subtipos HPV-6 e HPV-11 são os mais comumente usados de papilomas orais. Essas
viroses não fazem parte da família HPV supostamente responsável pela
malignização de lesões pré-canceriginas e raramente tendem a aumentar de
tamanho ou desaparecer por conta própria.
·
Como
é feito o tratamento?
O
tratamento para o papiloma oral é conservado, sendo necessária a remoção
completa da lesão. Lesões não tratadas normalmente não mudam com o tempo. A exceção
cirúrgica conservadora é uma boa escolha, sendo também indicada a destruição
por laxr Co2, eletrocouterização e a criocirurgia.
REFERÊNCIA:
EIDT;
Gustavo; MRAS, Jorge Ricardo Schmedt e NETO, Lco Kiatrer. Criocirurgia como Tratamento de papiloma escamoso em odontopediatria:
relato de caso. RFO UPF. 2013.vol.18, n 2, pp. 201-205. ISSN 1413-4012
- SARAMPO E CANDIDÍASE
·
Em
quais casos ocorre o sarampo? E qual seu período de incubação?
Ocorre
na primavera e se dissemina através de gotículas produzidas pela respiração. O
período de incubação é de 10 a 12 dias e os indivíduos afetados são infectantes
2 dias antes de se tornarem sintomáticos e até 4 dias após o aparecimento da
erupção associada.
·
Qual
a situação e risco de sarampo em pacientes imunocompremetidos?
Pode
ser grave, com altos índices de complicações e morte. A maioria desses
pacientes apresenta erupções atípicas ou ausência de exantema. E a pneumonite é
a principal complicação.
·
A
infecção pela candidíase permanece sempre no corpo? E como podem ser
controladas?
Permanece
relativamente superficial aos invés de se disseminar pelo corpo. Tanto as
lesões orais, com cutâneas (geralmente na forma de nódulos e placas cutâneas
ásperas e com odor fétido) podem ser controladas com uso contínuo de
antifúngicos sistêmicos relativamente seguros.
REFERÊNCIA:
NEVILLE, Brad W et al. Patologia oral e maxilofacial. Ed 3. Rio de Janeiro: Elsevier,
2009.
- PIGMENTAÇÃO EXTRÍNSECA E INTRÍNSECA
·
Como
é adquirida a pigmentação extrínseca e intrínseca? Tem como resolve-las?
A pigmentação
extrínseca é adquirida pelo contato com o meio após a erupção do dente, como
resultado da decomposição de pigmentos e corantes provenientes da dieta, por
exemplo, sobre a película. Entre os principais produtos e alimentos causadores
da pigmentação extrínseca, citam-se o café, o chá-preto, o tabaco, os vinhos
tintos, as bebidas à base de cola etc.
A pigmentação intrínseca ocorre no interior
dos tecidos dentais, como esmalte e dentina, e é dividida entre pré-eruptiva
(dentinogênese e amelogênese imperfeita, tetracidina, fluorose) ou pós-eruptiva
(relacionada à idade, à iatrogenia e a traumatismos).
O clareamento passou a
ser o tratamento estético odontológico mais comumente realizado em adultos, a
sua popularidade pode ser facilmente explicada. Para um paciente bem
selecionado, após feitos diagnósticos correto e plano de tratamento
atendente=do as exigências da técnica, o clareamento é o tratamento mais
simples, menos invasivo e mais barato para devolver a harmonia de cor em dentes
vitais ou desvitalizados ou eliminar eventuais manchas.
REFERÊNCIAS:
TEO,
Tatiana Baú et al Postbleaching color change evaluation of bovine teeth
immersed in high-pigmenntation potential solutions. RSBO(Online), Joinville, v. 7, n. 4, dez. 2010. Disponível em https://revodonto.bvsalud.org/socielo.php?script=sci_arttext&pid=S1984-56852010000400005&ing=pt&nrm=iso.
Acessado em 27 de maio de 2017.
- SARCOMA DE KAPOSI; HEMAGIOMA E MALFORMAÇÕES VASCULARES
·
Qual
a localização mais comum do Hemagioma da infância?
A
localização mais comum é a região de cabeça e pescoço, representando 60% de
todos os casos.
·
Como
os Tumores superficiais e Tumores profundos são apresentados?
Os
tumores superficiais apresentam-se como aumento de volume de superfície bocelada,
com coloração vermelho-clara, e são firmes e borrochosos à palpação. Tumores profundos
podem se apresentar somente como crescimento com coloração azulada.
·
Porque
o Termo Hemagioma tem tradicionalmente usado?
É
usado para descrever uma variedade de anomalias vasculares de desenvolvimento.
·
E
como os hamagiomas são considerados?
São
considerados benignos da infância que exibem uma rápida fase de crescimento com
proliferação de células endoteliais, seguida de uma involução gradual.
·
Como
as malformações vasculares são definidas?
São
anomalias estruturais dos vasos sanguíneos sem proliferação endotelial. Por
definição, as malformações vasculares celulares estão presentes ao nascimento e
persistem ao longo da vida.
·
O
Sarcoma de Kaposi é causado através de quê?
Causado
pelo herpesvírus humano 8 (44V8; herpesvírus associado ao sarcoma de kaposi [KSHV]).
·
De onde esta lesão se origina?
Origina-se nas células endoteliais, com alguma
evidencia de origem linfática.
·
Caracteristicamente, o sarcoma de kaposi evolui
através de três estágios, quais são eles?
Mancha (macular); Placa; Nodular
·
Quais são as suas apresentações clinicas?
Clássica; Endêmica (africana); Iatrogênica associada
à imunossupressão; Relacionado à AIDS.
REFERÊNCIAS
NEVILLE, Brad W et al. Patologia oral e maxilofacial. Ed 3. Rio de Janeiro: Elsevier,
2009.
- VARICELA
Quais as manifestações orais e periorais
mais comuns em uma pessoa com varicela?
A borda do vermelhão
dos lábios e o palato são os locais mais frequentemente, envolvidos, seguidos
pela mucosa jugal. Existem lesões gengivais, que se assemelham a infecções
primárias pelo HSV (herpes simples).
·
Como se iniciam essas lesões?
As lesões iniciam-se
como vesículas (elevações do epitélio contendo liquido no seu interior)
branco-opacos de 3 a 4mm, que se rompem e formam ulcerações de1 a 3mm. A
prevalência e o número de lesões orais correlacionam-se com a gravidade da
infecção extraoral.
·
Qual o tratamento para varicela?
Banhos mornos com sabão
ou bicarbonato de sódio, aplicações de loções de calamina e de difenidramina
sistêmica ainda estão sendo udasos para aliviar os pruridos. O VZV possui um
invólucro lipídico que é destruído rapidamente por sabão e outros detergentes. O uso de medicações antivirais por
via oral, como aciclovir, valaciclovir, fanciclovir, tem reduzido a duração e a
gravidade da infecção se estas forem administradas durante as primeiras 24
horas de erupções.
REFERÊNCIA:
NEVILLE, Brad; et al.
Patologia Oral e maxilofacial. Rio de Janeiro: Elsevier, 2009.
- CARCINOMA VERRUCOSO
· O que é o carcinoma verrucoso?
É
uma variante do carcinoma espinocelular que responde por menos de 5% dos
tumores da boca. É um câncer de baixa agressividade, que raramente produz
metástases, mas que pode se espanhar profundamente pelos tecidos vizinhos.
Assim, a remoção cirúrgica do tumor com boa margem de tecidos ao redor é recomendade
nesses casos.
·
Onde é mais comum ver as lesões do
carcinoma verrugoso?
Nas
membranas mucosas da região de cabeça e pescoço, destacando-se a laringe e a
boca.
·
Como é feito o diagnóstico?
Um
diagnóstico seguro e confiável do carcinoma verrucoso requer uma biopsia
adequada bem como, uma cuidadosa avaliação microscópica por parte do
patologista.
·
Qual é o tratamento?
O
tratamento de escolha é a exérese (é uma manobra cirúrgica utilizada para
retirar uma parte ou a totalidade de um órgão ou tecido visando a finalidade
terapêutica) cirúrgica, devendo o paciente ser regularmente acompanhado devido
ao risco de recorrências.
REFERÊNCIA:
NEVILLE, Brad; et al. Patologia Oral e maxilofacial. Rio de Janeiro: Elsevier, 2009.
- LÍNGUA FISSURADA
·
O que é a língua fissurada?
É a anormalidade congênita mais frequente da
língua, variando a sua incidência de 0,5 a 12% da população.
Clinicamente,
apresenta-se com pequenos sulcos ou pregas na face dorsal que, frequentemente,
se irradiam de um sulco central longitudinal mais profundo. O número, a
profundidade e as dimensões dos sulcos variam muito, porém, são em geral
simétricos.
Devido à descontinuidade
tecidual, as áreas acometidas apresentam-se mais vulneráveis, logo, o contato
com substâncias ácidas pode desencadear sensação dolorosa, assim, a melhor
conduta é aconselhar o portador a diminuir o consumo de tais substâncias.
·
O que causa a língua fissurada?
A sua causa é incerta,
mais a hereditariedade parece ter um papel significante. Ela pode ser causada
por alimentos quentes e picantes que queimam e irritam a língua. Fatores
ambientais e idade também podem contribuir para o seu desenvolvimento.
·
Qual o tratamento?
Tratamento não há,
recomenda-se boa higienização com escovação das fissuras para evitar que
alimentos depositados possam fermentar e provocar sensações dolorosas.
·
Quais são os sintomas?
Os sintomas incluem o
aparecimento de fissuras ou fendas na língua. Pode haver outros sintomas que
acompanham a língua fissurada como a dor, irritação, feridas na boca, ranhuras
e etc. Também pode aumentar a sensibilidade e sensação de queimação na ingestão
de comida picante. Partículas de alimento pode ficar alojado e ficam preso nas
fissuras da língua, o que pode torná-la uma das causas do mau hálito. Além
disso, as partículas de alimentos apresentadas poderiam acabar sendo o terreno
fértil de microrganismos, assim, levando a cândida e outras infecções de fungos
e bactérias da língua.
REFERÊNCIA:
NEVILLE, Brad; et al. Patologia Oral e maxilofacial. Rio de Janeiro: Elsevier, 2009.
- HERPES-ZÓSTER
·
O que é Herpes-Zóster?
Herpes
zoster é uma infecção viral que provoca vesículas (elevações do epitélio
contendo líquido no seu interior) na pele e geralmente é acompanhada de
dor intensa.
·
Qual a causa?
O vírus herpes-zóster é
um vírus da família Herpesviridae. A
infecção primaria causada por este vírus é a varicela, que também pode afetar
idosos ou indivíduos com um comprometimento do sistema imunológico.
·
Quais os
sintomas da Herpes Zóster?
O herpes zoster pode
aparecer em qualquer parte do corpo, geralmente envolvendo cabeça, pescoço e
tronco, acompanhadas por febre, mal-estar e dor de cabeça.
A cavidade bucal pode
ser afetada raramente.
·
Como prevenir?
Vacinas podem diminuir
as chances de se ter a doença, enquanto o tratamento precoce reduz a chance de
complicações.
·
Quais os fatores que levam a infecção
com o vírus?
A razão para o herpes
zóster ocorrer não é clara. Pode ser que ele aconteça devido à baixa imunidade
uma vez que ele é mais comum em idosos e pessoas com sistemas imunológicos
debilitados.
REFERÊNCIA:
NEVILLE, Brad; et al. Patologia Oral e maxilofacial. Rio de Janeiro: Elsevier, 2009.
- SARCOMA DE KAPOSI; HEMANGIOMA E MALFORMAÇÕES VASCULARES
Qual é a localização mais comum do Hemangioma da
infância?
A região mais comum é a região de cabeça de pescoço, com 60%
dos casos.
Como os tumores superficiais e tumores profundos são apresentados?
Os tumores superficiais apresentam-se como aumento de volume
superfície, com coloração vermelho-claro, são duros parecendo borracha. E os
tumores profundo tem coloração azulada.
Como os hemangiomas são considerados ?
São considerados benignos da infância que tem um rápido
crescimento.
Como as malformações vasculares se apresentam?
Elas poderem aparecer como "mancha de vinhos" no
rosto do recem nascido.
O sarcoma de Karposi é causado pelo quê?
Causado pelo herpes vírus humano
O sarcoma de Karposi pode evoluir?
Sim, ele pode passa por três estágios, mancha, placa e nódulo?
NEVILLE, Brad, W et. Al. Patologia oral e maxilofacial. 3ª
ed. Rio de Janeiro. Elsevier, 2009.
- ERITOPLASIA
Se trata de uma doença pré-cancerígena?
Sim, a
eritoplasia pode evoluir para um carcinoma.
É comum sentir dor na região?
Não, normalmente são assintomáticas.
Como faço pra ter certeza que é uma
eritoplasia?
O
diagnóstico definitivo é obtido por meio de biópsia.
Por que é indicado o acompanhamento a
longo prazo?
Porque a recorrência e o envolvimento multifocal da
mucosa oral são comuns em casos de eritoplasia.
NEVILLE, Brad, W et. Al. Patologia oral e maxilofacial. 3ª ed. Rio de Janeiro. Elsevier, 2009.
- SIALOLITÍASE
Quais os principais sintomas da
sialolitíase?
A
sialolitíase das glândulas salivares maiores com muita frequência causa
episódios de dor ou aumento de volume na glândula afetada, particularmente
durante as refeições.
Posso tirar com a mão?
Os sialólitos pequenos das glândulas
maiores podem, algumas vezes ser tratados de forma conservadora com massagens
na glândula e esforço para expelir a pedra através do
orifício do ducto, mas os sialólitos
grandes usualmente necessitam de remoção cirúrgica.
É
preciso remover toda a glândula quando o sialólito for grande?
Caso ocorra um dano inflamatório
significativo dentro da glândula, esta também deverá ser removida.
A
sialolitíase pode indicar que possuo algum distúrbio sistêmico de cálcio?
O desenvolvimento dos sialólitos não
está relacionado a nenhum transtorno sistêmico do cálcio ou do metabolismo do
fósforo.
REFERÊNCIA
NEVILLE B. W. (et al). Patologia Oral e Maxilofacial. Tradução de Barroso D. R.C (et al). 3 ed. Rio de Janeiro: Elsevier, 2009.